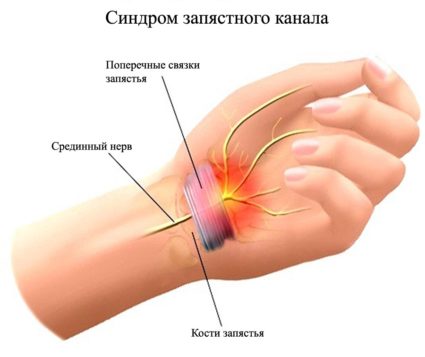
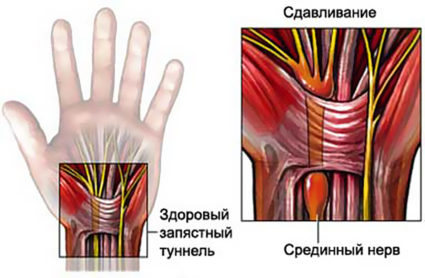
Синдром запястного канала – код по МКБ 10 — G56.0. Туннельный синдром запястного канала выступает ишемическим поражением срединного нерва в области запястья. При этом человека беспокоят симптомы боли, снижение чувствительного порога.
Диагностика заболевания включает осмотр человека неврологом, а также проведение электрофизиологического тестирования, биохимического анализа крови, рентгенологического исследования и прочих анализов. Как правило, необходимо консервативное лечение с применением противовоспалительных, противоотечных, физиотерапевтических средств. Если таковое лечение не приносит результатов, прибегают к помощи хирурга.
Своевременное обращение к врачу способствует установлению благоприятного прогноза.
Причины возникновения болезни
Возникновение туннельного синдрома (код по МКБ 10 — G56.0) наблюдается при несоответствии объема внутриканальных тканей и объема самого канала. В результате такого несоответствия происходит защемление внутреннего содержимого канала, при этом вызывая патологические следствия. В основном процесс ущемления нерва наблюдается при долгих и однообразных нагрузках на руки. Это может происходить вследствие профессиональной деятельности, когда работа человека связана с нагрузкой на кисти.
При такой работе происходит уплотнение и разрастание сухожилий в канале, тем самым оказывая давление на нерв. Также, когда наблюдается неудобное положение руки человека при выполнении работы, происходит сильное напряжение запястных мышц, что, в свою очередь, вызывает отечность.
Туннельный синдром может возникать по причине иных патологий, даже при их лечении, они не имеют отношения к нагрузке на руки. К таковым причинам возникновения синдрома можно отнести:
- Наличие сахарного диабета, причем, повреждаются нейроволокна, вызывая тем самым отечность нерва.
- Диагностирование перелома или иной травмы отдела запястья, при этом изменяется объем канала.
- При системных заболеваниях воспалительной среды, при которых происходит повреждение соединительной запястной ткани и возникновение патологической отечности сухожилий отдела запястья.
- Наличие гипотериоза и многих подобных гормональных нарушений, которые напрямую связаны с развитием туннельного синдрома.
Заметное усложнение туннельного синдрома наблюдается у тех людей, которые имеют вредные привычки и у которых диагностировано ожирение. При любом заметном дисбалансе в организме человека происходит отражение на состоянии нерва и сухожилий в канале, в особенности при отсутствии лечения.
Симптомы болезни
Туннельный синдром (код по МКБ 10 — G56.0) является достаточно распространенным заболеванием, в особенности у женского пола. Мужской пол менее подвержен данному заболеванию примерно в 10 раз. Не существует ограничения по возрасту для развития болезни. Но наиболее часто туннельный синдром возникает при гормональных перестройках в организме в возрасте около 50 лет. У людей до 30 лет патология почти не наблюдается.
Синдром запястного канала характеризуется постепенным развитием: сначала происходит поражение одной руки, в основном, доминирующей (у правшей – правая, у левшей – левая). С течением развития болезни в поражение вовлекается и другая рука, но менее болезненно.
На начальной стадии болезни возникают симптомы онемения и покалывания пальцев руки (правой или левой) в утреннее время суток. Днем такие симптомы исчезают бесследно. Впоследствии добавляются симптомы ночного онемения и покалывания пальцев, боли или жжения, исключая мизинец. В некоторых случаях можно наблюдать такие симптомы по всей ладони, вплоть до локтевой области. Выраженность симптомов может нарушать естественный сон человека: он не может спать из-за боли, жжения и онемения. Устранить такие симптомы можно, опустив руки вдоль тела и подвигав ими, тем самым улучшив процесс кровообращения.
На последующей стадии ночные и утренние симптомы добавляются дневным дискомфортом: руки теряют силу, становятся неуклюжими. В некоторых случаях можно наблюдать изменение цвета кожного покрова, что выражается в его бледности.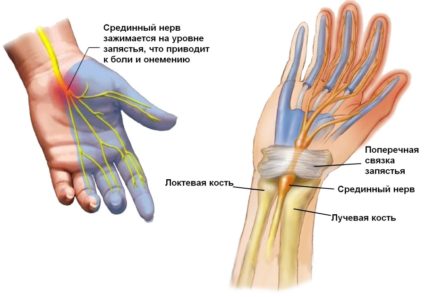
Нужно учесть, что симптомы и признаки болезни в каждом конкретном случае могут отличаться. Именно поэтому лучше обратиться к врачу.
Диагностика
Диагностика и обследования больного проводятся такими врачами, как ревматолог, артролог, невропатолог. В основном врач определяет такую патологию, как туннельный синдром (код по МКБ 10 — G56.0), при первом осмотре, исходя из жалоб человека и результатов специальных тестов. Последние включают в себя:
- Тест Нителя. Тест заключается в выполнении постукивания с помощью пальца самого узкого места на запястье. В том случае, когда имеется туннельный синдром, человек будет ощущать покалывание пальцев при осуществлении такого действия врачом.
- Манжеточный тест. Тест заключается в следующем: врач накладывает манжетку для измерения артериального давления на область чуть ниже локтя и чуть выше запястья. При нагнетании в манжетку давления человек будет ощущать покалывание или онемение пальцев.
- Тест поднятых рук. При этом руки поднимаются вверх и выдерживаются на протяжении минуты. В том случае, если человек не чувствует дискомфорта по истечении тридцати секунд, то туннельный синдром отсутствует. Если иначе, диагноз подтверждается.
Кроме подобных тестов, назначается проведение клинического анализа крови и анализа-ревмопробы. Это необходимо для исключения артрита. При том случае, когда туннельный синдром – не следствие артрита, подобные анализы не отражают какие-либо изменения в показателях.
Также нужно исключить заболевания шейного отдела, признаки которых могут быть схожими с проявлениями туннельного синдрома. Для этого врач назначает проведение рентгенологического исследования и томографии шейной зоны.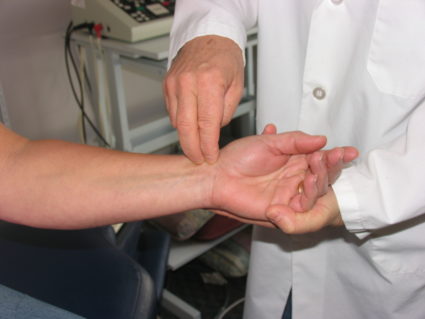
Проводится и электромиография, которая изучает сокращаемость мышц в ответ на электрические стимуляции нерва. Иными совами, такой метод диагностики уточняет место локализации повреждения нерва, а также выясняет присутствие иных причин его повреждения.
Лечение
Синдром легкого типа болезни (код по МКБ 10 — G56.0) нужно лечить медикаментами, специальным браслетом и контролем нагрузок. При умеренной и тяжелой форме болезни показано хирургическое вмешательство. К методам устранения болезни относят:
- Лечение в домашних условиях. Первым делом нужно урегулировать свою повседневную жизнь, что является важным в достижении облегчения симптомов патологии. Это заключается в ограничении высоких нагрузок на руки и пальцы и по возможности поменять род профессиональной деятельности.
- Корректировка рациона питания. Такое заболевание связано с тем, что в организме имеется дефицит витамина В6, но это не обязательно так. В некоторых случаях синдром возникает при нормальном уровне витамина в организме. Если дефицит имеется, врач назначает прием поливитаминных комплексов.
- Прием лекарственных препаратов, а именно, пероральных нестероидных средств. Такие препараты способствуют уменьшению воспаления, отечности и болевого синдрома. Прием можно осуществлять без разрешения врача, но лишь на протяжении непродолжительного времени. Активно используется противовоспалительная мазь.
- Гимнастические упражнения, выполняемые в домашних условиях.
Оперативное вмешательство
При умеренном и тяжелом типе протекания туннельного синдрома необходимо хирургическое лечение. В том случае, когда лечение с помощью шины и лекарственными средствами не приносит желаемого выздоровления, прибегают к другому виду излечения — операции. В ином случае спустя несколько месяцев можно прийти к необратимым последствиям.
Операция состоит в проведении поперечного разреза связки, что способствует увеличению пространства внутри канала. Данная операция означает либо один ограниченный разрез, либо два миниатюрных с введением гибких инструментов. Операция проводится с применением местной анестезии.
Операция с проведением двух разрезов более щадящая, так как наблюдается меньший размер рубцов и короткий период восстановления. Оба вмешательства проводят в амбулаторных условиях.
Каждая операция требует впоследствии ограничения использования пострадавшей руки. Как правило, наблюдать полное возвращение функционирования руки можно по истечении десяти недель. Существуют определенные правила, которых нужно придерживаться после проведения операции:
- Писать рукой разрешено спустя шесть недель.
- Водить машину возможно по истечении двух дней.
- Хватать предметы рукой рекомендовано после трех месяцев.
Операция может сопровождаться побочными эффектами:
- Синдром боли и воспалительный процесс в зоне локализации разреза.
- Операция может стать причиной возвращения симптомов заболевания.
Гимнастика в профилактике болезни
Физические упражнения подходят больше для профилактики туннельного синдрома, которые можно выполнять в домашних условиях . Делать упражнения рекомендовано перед началом работы, что поможет предотвращению травмирования. Дома можно выполнять такую гимнастику для рук:
. Делать упражнения рекомендовано перед началом работы, что поможет предотвращению травмирования. Дома можно выполнять такую гимнастику для рук:
Выполнение упражнения 1 – Руки в прямом положении впереди, ладони повернуты на себя вертикально. Сохранять позу на протяжении пяти секунд.
Выполнение упражнения 2 — Руки в прямом положении перед собой, пальцы расслаблены. Выдержать на протяжении десяти секунд.
Выполнение упражнения 3 – Руки перед собой, ладони согнуты в кулак. Сгибать запястья вниз, не разжимая кулаки. Выдержать на протяжении пяти секунд.
Выполнение упражнения 4 – Руки поставлены по линии туловища, при этом выполняются потряхивания кистями.
Упражнения может подобрать врач индивидуально.
Синдром при беременности
Такие симптомы, как онемение и покалывание в руках и ногах, возникают у многих женщин при беременности. Это может быть проявлением туннельного синдрома, симптомы которого возникают ночью и после пробуждения. Как правило, синдром при беременности наблюдается во 2 и 3 триместрах.
Причина тому – гормональная перестройка в организме и задерживание выхода жидкости. Как итог – отекают мягкие ткани при беременности, включая связочный аппарат. Диагностику проводит невропатолог с помощью безвредных для плода методов. Лечить патологию при беременности рекомендовано нетрадиционными способами.
Лечение синдрома запястного канала при беременности, которое способно устранить симптомы и проявление болезни, должно быть своевременным, иначе можно вызвать дистрофию нервного волокна, что чревато хроническими болями. Лечить синдром при беременности запрещено фармакологическими препаратами, так как это очень опасно для плода. Известна мануальная терапия и рефлексотерапия при беременности, что способствует улучшению состояния гормонального здоровья. Также используют лечебные массажи и гимнастику.
Последствия болезни
Как правило, последствия туннельного синдрома заключаются в его переходе в хроническую стадию. Этот процесс характеризуется чередованием стадии обострения и стадии ремиссии (бессимптомное течение).
Положительная сторона заключается в том, что выход болезни за границы пораженного отдела наблюдается крайне редко. Наиболее неприятным последствием можно назвать усиление симптомов и синдрома боли.
Подводя итог, можно отметить, что туннельный синдром – не опасное заболевание, но которое способствует сильному нарушению привычного образа жизни. Синдром боли с течением развития болезни может только усиливаться, тем самым влияя на нарушение сна, аппетита.
Откладывать поход в больницу не нужно, чтобы не вызвать вышеуказанные последствия!