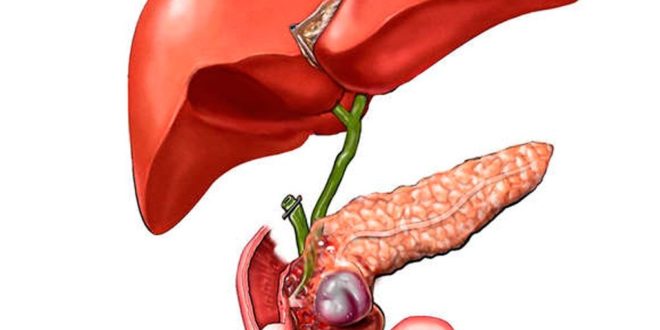
Речь идёт о холецистите – наиболее распространенном заболевании органов брюшной полости. Оно диагностируется почти у 20% взрослого населения, и это количество увеличивается, поскольку для многих из нас характерно ведение малоподвижного образа жизни, чрезмерное употребление пищи животного происхождения. При этом первые симптомы часто игнорируются, что грозит преобразованием заболевания в хронический вид, приводит к серьёзным поражениям печени и других органов. Итак, что представляет собой холецистит, каковы его симптомы и возможно ли эффективное лечение?
Узнаём симптомы, определяемся с их источниками и перспективами
Заболевание проявляется по-разному в зависимости от стадии развития.

Оно почти безошибочно определяется, если наблюдаются такие симптомы, как:
- приступообразная боль в правой подреберной области;
- тошнота, рвота;
- повышение температуры тела до 39 градусов;
- озноб;
- желтушность склер и кожных покровов;
- задержка стула и газов.
Такие симптомы при остром холецистите появляются, как правило, в самом начале заболевания, часто свидетельствуют о наличии камней в жёлчном пузыре, осложнении болезни. При некоторых формах возможно распространение воспалительного процесса на органы и ткани, в этом случае боль может ощущаться в пояснице, спине, шее. Если лечение предпринять своевременно, прогноз даётся благоприятный, но иногда возможно осложнение в виде абсцесса печени, перитонита, панкреатита, воспаления протоков. Здесь потребуется госпитализация и лечение в хирургическом отделении.
Для хронического холецистита характерны дополнительные симптомы и основным признаком считается боль в правом подреберье. Однако болевой синдром способен распространяться на левое подреберье, верх живота, а при обследовании обнаруживается одна из форм вторичной дискинезии. В зависимости от вида дискинезии боль бывает постоянной и ноющей или интенсивной и кратковременной, отдавать в ямки над ключицами, под лопатки, ощущаться в пояснице, спине или сердце. 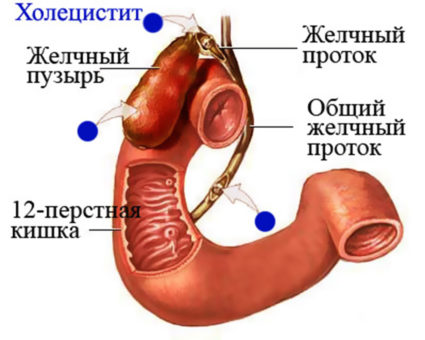 Хронический холецистит часто сопровождается тошнотой и рвотой, что обусловливается ухудшением тонуса жёлчного пузыря или развитием панкреатита, причём, эти симптомы провоцируются приёмом алкоголя, злоупотреблением жирной пищей. Могут присоединиться такие симптомы, как горечь во рту, «горькая» отрыжка, зуд, кратковременная желтуха.
Хронический холецистит часто сопровождается тошнотой и рвотой, что обусловливается ухудшением тонуса жёлчного пузыря или развитием панкреатита, причём, эти симптомы провоцируются приёмом алкоголя, злоупотреблением жирной пищей. Могут присоединиться такие симптомы, как горечь во рту, «горькая» отрыжка, зуд, кратковременная желтуха.
Параллельно может наблюдаться холецистокардиальный синдром, а его признаки — это боль в сердце, одышка, сильное сердцебиение, нарушение сердечной деятельности. Примечательно также, что эта боль совпадает с приступом в правом подреберье, но может стать единственным проявлением нарушения работы печени и желчного пузыря. Ошибиться можно и в том случае, если у пациента диагностирована вегето-сосудистая дистония, когда болевой синдром сопровождается слабостью, неустойчивостью настроения, нарушением сна. Если существует аллергия, то ситуация ухудшается, появляются симптомы, как при остром холецистите. Могут присутствовать другие симптомы, которые зависят от заболевания, связанного с поражением печени и других органов.
Панкреатит, остеопороз и другие «спутники»
Сбои в работе печени и жёлчного всегда связаны с нарушением обменных процессов, и результатом может стать заболевание, которое сочетает в себе проявления холецистита и панкреатита. Это холецистопанкреатит, и его симптомы имеют ярко выраженный характер: боль, мучительная рвота, запор или расстройство желудка, вздутие живота, бессонница. Холецистопанкреатит проявляется и тем, что боль имеет опоясывающий характер, но острее чувствуется под рёбрами со стороны печени, может ощущаться в пояснице с правой стороны, захватить область плеча или правой лопатки, а характерные признаки появляются через 3 часа после еды. При остром заболевании его течение имеет признаки различных заболеваний ЖКТ, жёлчного пузыря и поджелудочной железы, в том числе панкреатита. Холецистопанкреатит может быть спровоцирован наличием глистов, грибка, вирусов гепатита, аллергии, камней в жёлчном пузыре, расстройством эндокринной системы.  Кроме того, боль появляется после застоя жёлчи, что происходит у женщины во время беременности, из-за пассивного образа жизни, неправильного питания.
Кроме того, боль появляется после застоя жёлчи, что происходит у женщины во время беременности, из-за пассивного образа жизни, неправильного питания.
Похожие симптомы наблюдаются во время панкреатита, но при остром течении заболевания могут быть отличия. Если панкреатит развивается стремительно, самочувствие пациента ухудшается такими же темпами, температура повышается, резко снижается или повышается артериальное давление. Кроме того, при панкреатите заостряются черты лица, кожные покровы становятся бледными, цвет лица приобретает серо-землистый оттенок, на коже вокруг пупка или на пояснице появляются синюшные пятна, цвет кожи в области паха приобретает сине-зелёный оттенок. Распознать, что это именно панкреатит, можно во время обследования.
Боль в области правого подреберья, тошнота, рвота, желтуха — это признаки такого заболевания, как гемангиома печени, но проявляются они на стадии, когда сама гемангиома разрастается, а размеры опухоли в области печени могут быть от 1 до 5 сантиметров. Обычно гемангиома сопровождается болезненными ощущениями непостоянного характера, но при разрыве сосудов ситуация осложняется, и в этом случае необходимо срочное лечение. Если гемангиома сдавливает органы брюшной полости, то нарушаются функции желудка или кишечника, а если гемангиома поражает жёлчные протоки, развивается желтуха. Кроме того, может произойти компрессия крупных сосудистых стволов, и тогда гемангиома приводит к сердечной недостаточности или поражению нижней полой вены, в результате чего наблюдается отёк ног. Однако из-за того, что гемангиома длительное время никак не заявляет о себе и лечение не предпринимается, может произойти кровоизлияние и нарушение сознания, поэтому гемангиома больших размеров представляет собой угрозу жизни пациента. Известны также случаи, когда гемангиома приводила к печёночной недостаточности, нарушению свёртываемости крови, тромбозам и кровотечениям, но предусмотреть это сложно, поскольку гемангиома своей симптоматикой напоминает проявления других заболеваний брюшной полости.
Нарушение работы печени, поджелудочной железы, эндокринной системы приводит к появлению и такого заболевания, как остеопороз, который имеет признаки, напоминающие проявления воспаления жёлчного пузыря или печени. Остеопороз может сопровождаться болью в области лопатки, в пояснице, но здесь можно возразить, что это заболевание не связано с воспалением в жёлчном пузыре. Остеопороз, при котором наблюдается дефицит кальция, требует лечения, направленного на улучшение всасывания кальция в кишечнике. Однако без регуляции обменных процессов кальций либо не всасывается, либо накапливается, и тогда остеопороз прогрессирует. Во втором случае остеопороз приводит к ряду заболеваний, среди которых панкреатит, холецистит и язва, а при отсутствии лечения остеопороз грозит поражением сердечно-сосудистой системы. Если предпринять правильное лечение, всасывание кальция нормализуется, а сам остеопороз будет меньше проявляться.
На чём основывается лечение?
Безусловно, при появлении болей в пояснице, подреберье, плече или шее нужно обратиться к врачу (терапевту или гастроэнтерологу) и пройти обследование, а на основании результатов будет назначено лечение. Это необходимо сделать и в том случае, если существует угроза нарушения обменных процессов, которые приводят к различным заболеваниям, в том числе и к таким, как остеопороз, разрушающий костную ткань. Чтобы установить диагноз, применяются методы лабораторного, инструментального исследования, а при необходимости привлекаются другие специалисты: хирург, кардиолог, гинеколог, психотерапевт. К слову, даже на первом этапе исследования общий анализ крови помогает выявить воспаление в любой системе организма и обнаружить начало такого заболевания, как остеопороз. На основании результатов выбираются методы лечения, и в большинстве случаев практикуется хирургическое вмешательство, особенно, если присутствует сильная боль в подреберье и пояснице с правой стороны.
В случае медикаментозной терапии назначаются антибиотики для снятия воспаления, а также спазмолитики, и название второй группы говорит само за себя: спазмолитики нужны для расслабления мышечных волокон. Но выбор препарата основывается на механизме его действия.  Так, нейротропные спазмолитики воздействуют на передачу нервных импульсов в нервы и влияют на гладкую мускулатуру определённого органа, и в этой группе применяются такие спазмолитики, как Сульфат атропина, Платифиллин или Гиосциламин, а также препараты красавки.
Так, нейротропные спазмолитики воздействуют на передачу нервных импульсов в нервы и влияют на гладкую мускулатуру определённого органа, и в этой группе применяются такие спазмолитики, как Сульфат атропина, Платифиллин или Гиосциламин, а также препараты красавки.
Для воздействия непосредственно на клетки гладких мышц с целью изменения в них биохимических процессов используются миотропные спазмолитики (Бендазол, Гимекромон, Нитроглицерин и другие), но чаще всего из этой группы назначается Но-шпа по 2 таблетки 3 раза в день. Используются и другие спазмолитики в форме таблеток, и это может быть, к примеру, Мебеверин (1-2 таблетки 3 раза в день). В зависимости от вида заболевания назначаются спазмолитики в виде инъекций, чаще всего Папаверин (2 мл 2 % раствора внутримышечно до 3 раз в день); такие спазмолитики снимают воспаление, поэтому после их применения уходят неприятные ощущения в подреберье, пояснице или иной зоне.
С целью уменьшения нагрузки на печень и для возможности уменьшить боль в подреберье, пояснице или другой области применяются спазмолитики природного происхождения. Это может быть любисток аптечный, красавка, ромашка, душица обыкновенная, аир болотный, ортосифон или почечный чай. Для уменьшения боли в подреберье или пояснице в домашних условиях можно применять также спазмолитики на основе ландыша майского, белены чёрной, пижмы обыкновенной, травы чернобыльника, мяты. Параллельно рекомендуется применять витамины, которые помогут укрепить защитные силы организма.
Застой жёлчи, образование из холестерина камней и жёлчных пигментов свидетельствует о неправильном обмене веществ и о том, что в организме отсутствуют витамины в нужном количестве. Это витамины С, Е и представители группы В, причём, все витамины группы В способствуют нормальному функционированию непосредственно жёлчного пузыря, но их назначают лишь после обострения. В терапии используются не только отдельные витамины, но и комплексы: Витакомп, Супрадин или Адаптовит. Рекомендуется применять витамины также в виде различных продуктов.  Это морковь, болгарский перец, тыква, а также сельдь и треска, которые содержат в себе кислоты класса Омега. Нужные витамины имеются также и в таких продуктах, как рябина, свёкла, яблоки, морская капуста, цикорий и шиповник.
Это морковь, болгарский перец, тыква, а также сельдь и треска, которые содержат в себе кислоты класса Омега. Нужные витамины имеются также и в таких продуктах, как рябина, свёкла, яблоки, морская капуста, цикорий и шиповник.
Уменьшению и снятию симптомов заболевания и восстановлению тканей способствуют не только витамины. Для выполнения этих задач используется также специальный аппарат Витафон. Во время его работы создаётся виброакустический эффект, повышается интенсивность лечебного процесса в определённой области и улучшается функционирование каналов. Однако Витафон противопоказан во время беременности, при высокой температуре тела и некоторых заболеваниях. Применять этот аппарат, медикаментозный препарат или домашнее средство можно лишь после консультации врача.