Ежедневно на поясницу человека оказывается нагрузка, которая связана с прямохождением. А пониженная физическая активность, вредные привычки, стрессы, неправильное питание, лишний вес тела еще сильнее усугубляют состояние поясничного отдела. Все вышеназванные факторы влияют на развитие изменений в тканях (происходит люмбализация S1 позвонка), проявляющиеся болью. Подострый и хронический приступ боли в поясничной зоне называется люмбалгия. Люмбалгия, что это такое и как лечить – вопрос, который волнует всех, кто сталкивался с болью в пояснице.
Разновидности люмбалгии
В классификации болезней МКБ-10 дается определение, что такое люмбалгия. Люмбалгией называется одна из разновидностей дорсалгии (патологии, которая характеризуется болью в позвоночнике и считается одним из проявлений остеохондроза).
Специалисты делят люмбалгию на несколько групп:
Острая форма. Для нее характерен болевой синдром, усиливающийся во время движения.
Хроническая форма отмечается приступами боли, которые могут продолжаться длительное время, постоянно усиливаясь.
Хроническая вертеброгенная люмбалгия возникает как осложнение других недугов позвоночника.
Невертеброгенная люмбалгия характеризуется болью, которая появляется из-за патологий вне позвоночника.
В любом случае люмбалгия поясничного отдела – боль, возникающая по разным причинам, но при этом локализующаяся в поясничной зоне и сопровождаемая спазмами мышц спины. Все формы люмбалгии имеют схожие симптомы и лечение, которое направлено на снятие приступов боли и воспаления тканей.

По продолжительности протекания и особенностям патологии различают:
- резкую и сильную боль (дискогенная люмбалгия или прострел);
- продолжительный болевой синдром в районе пояса и крестца;
- боль в поясничном отделе с переходом в конечность (люмбоишиалгия).
Причины возникновения патологии
Причины возникновения болезни делятся на два типа:
- вертеброгенные (болевой синдром напрямую связан с патологиями позвоночника);
- невертеброгенные (возникновение боли обусловлено иными причинами).
Вертебральная люмбалгия может проявиться из-за остеохондроза, сколиоза, дегенеративно-дистрофических изменений в тканях и мышцах спины, артроза, грыжи, фасциального синдрома, нестабильности опорно-двигательного аппарата, а также стеноза спинного канала.
При любом из вышеперечисленных недугов происходит сдавливание тканей и проявляется болевой синдром. При повышенных нагрузках, подъеме тяжелых предметов, переохлаждении как всего организма, так и спины в зоне поясницы приводят к тому, что развивается хроническая люмбалгия.
Невертеброгенная люмбалгия чаще всего имеет связь с остеопорозом, провоцирующим ослабление и хрупкость костных тканей, травмированием позвонков. Также возникновение недуга может быть связано с патологиями органов (в т ч почек), органов малого таза, болезнями органов пищеварения, новообразованиями, инфекциями.
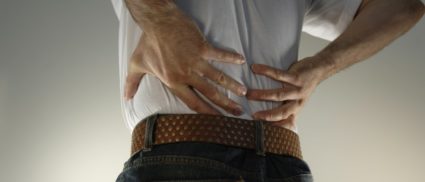
Также следует отметить, что острая люмбалгия возникает в качестве последствия нарушения режима питания, ожирения, малоподвижного образа жизни, стресса, использования неудобной обуви, плоскостопия.
Иногда у людей можно наблюдать приступы тораколюмбалгии, при которых очаги воспаления и дискомфорта располагаются как в пояснице, так и грудном отделе позвоночника.
Как развивается заболевание
По ряду причин пациент начинает чувствовать боли в пояснице. Этот синдром может быть:
Корешковым. Проявляется при сдавливании корешков нервных тканей спины.
Отраженным. Дискомфорт возникает как последствия патологий внутренних органов.
Локальным. Боль возникает в результате раздражения костей и мышц, которые расположены в области поясницы.
Из-за дискомфорта пациент непроизвольно старается принять такую позу тела, при которой боль пусть и ненадолго, но пропадает. Это объясняется тем, что воспаленные ткани находятся в напряжении и не в состоянии расслабиться. Спазмы провоцируют появление боли, которая ухудшает состояние человека.
Клинические проявления
Как правило, дискомфорт возникает сразу после получения травмы или поднятия предметов. В отдельных случаях болезненность может проявляться через несколько дней.
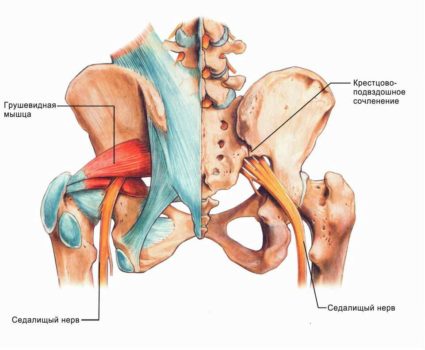
Один из основных симптомов заболевания — боль, которая локализуется с одной стороны, но при движениях, нагрузках, сидении или стоянии болевой синдром усиливается. Во время приступа человек принимает удобное положение тела (лечащий врач может порекомендовать лежать на здоровом или больном боку в зависимости от причины недуга).
При острой форме заболевания человек испытывает затруднения при разгибании или сгибании тела. Чтобы облегчить состояние, пациент прикладывает руку в области поясницы, создавая тем самым подобие рычага. Выполняя статичные движения (к примеру, стирку и глажку белья или умывание), больной чувствует резкую боль, а при частой смене положения тела первой устает именно поясница.
Спондилогенная люмбалгия резко ограничивает движения, которые совершает человек, в особенности это относится к наклонам влево, вправо и вперед. Следует отметить, что болевой синдром может возникать даже из-за обычных вещей, таких как кашель или чихание. В дальнейшем из временной боль переходит в постоянную.
В пораженной зоне происходит защитный мышечный спазм и уплотнение тканей, которые вызывают ограничение подвижности тела. Пик заболевания происходит через 4-5 дней после первых приступов боли, после чего начинает слабеть. При соблюдении всех рекомендаций лечащего врача (в т ч прием лекарств и постельный режим) человек чувствует себя лучше, так как происходит расслабление воспаленных тканей.
Если патология сопровождается появлением грыжи позвоночных дисков, можно наблюдать нарушенную чувствительность и двигательную активность, а также понижение рефлексов нижних конечностей, которые сопровождаются онемением и гипотермией.

Диагностика
Специалист может заподозрить люмбалгию еще при сборе анамнеза и осмотре пациента. Адекватное исследование, в частности, обнаружение неврологических отклонений, помогает подтвердить или опровергнуть заболевание.
Для того чтобы выяснить причину возникновения болевого синдрома в области поясницы, специалисты прибегают к дополнительным способам диагностирования, к которым относятся: рентгенограмма крестца и поясницы; кТ и МРТ.
Первый способ диагностики — рентген позволяет обнаружить любые перемены в структуре скелета – микротравмы, уменьшение щелей между позвонками, наличие разрастаний костей, остеопороз и проч.
Компьютерная томография – более информативный метод диагностирования. С его помощью можно увидеть максимально точный снимок костей позвоночника и тканей вокруг них, а также определить такие патологии, как стеноз, грыжа и даже онкология.
Но самой надежной диагностикой для болезней спины считается МРТ, которая дает возможность точно определять любые отклонения от нормы в костях, тканях, сосудах. При невозможности проведения КТ и МРТ рекомендуется делать люмбальную пункцию.
Иногда могут применяться такие методики, как электромиография (ЭМГ) и электронейромиография (ЭНМГ), помогающие выявить отклонения в работе нервных тканей.
Для определения состава спинномозговой жидкости рекомендуется проведение люмбальной пункции. С помощью этой процедуры можно выявить возникновение новообразований.
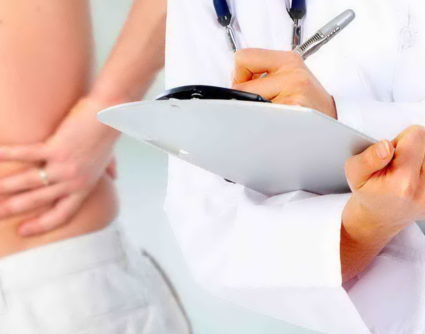
Для постановки максимально точного диагноза, кроме вышеперечисленных способов диагностики, проводятся также УЗИ, лабораторный анализ мочи и крови, а также ревмопробы.
Лечение и профилактика
Лечить недуг можно как медикаментозно, так и народными средствами. Но не каждое народное средство помогает при заболевании, но прежде чем прибегать к народной медицине, рекомендуется проконсультироваться со специалистом.
Основу лечения составляет снятие приступов боли с помощью:
- физиотерапевтических процедур, таких как иглоукалывание, ЛФК, щадящий массаж;
- мануальной терапии;
- блокады нервных тканей;
- противовоспалительных препаратов для наружного (мази, кремы, гели) и внутреннего (инъекции, таблетки) применения.
В зависимости от того, по какой причине возникло заболевание, его лечение проводят ортопеды, неврологи и терапевты.
Вместе с основными способами лечения патологии рекомендуется уменьшить физические нагрузки, связанные с наклонами и подъемом тяжелых предметов. Хроническая форма недуга лечится долго, с использованием комплекса мероприятий и ношением ортопедических корсетов.
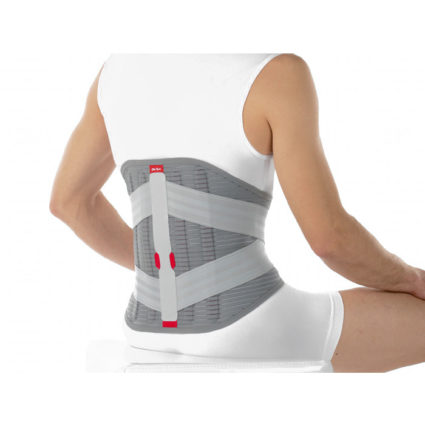
Чтобы избежать возникновения и развития заболеваний поясницы, рекомендуется:
- не поднимать тяжести;
- для длительной работы за ноутбуком или компьютером выбрать ортопедическое кресло с удобной спинкой;
- регулярно заниматься физкультурой;
- подобрать удобные спальные принадлежность, в т ч матрас и подушку.
Также требуется следить за своим рационом и режимом дня. Соблюдение этих простейших правил поможет избежать поражения тканей спины и развития патологии.